2021年9月25日-29日 “第二十四屆全國臨床腫瘤學大會暨2021年CSCO學術年會”以線上線下相結合的方式召開,國內外腫瘤領域大咖云集,共襄盛舉。
本次大會上浙江大學醫學院附屬邵逸夫醫院頭頸外科陸曉筱博士做了題為“A Comparative Study of Genetic Profiles between Primary Lesions and Matched Lymph Nodes Metastasis in Papillary Thyroid Carcinoma.”的大會論文發言匯報,分享了2000余例甲狀腺樣本的基因檢測數據。會后,我們特別邀請到陸曉筱博士,就甲狀腺癌的診療展開分享。

陸曉筱 外科學博士 主治醫師
浙江大學醫學院附屬邵逸夫醫院頭頸外科
浙江省甲狀腺病診治技術指導中心成員
主要從事甲狀腺惡性腫瘤、甲狀腺功能亢進、甲狀旁腺功能亢進等疾病以及腮腺、頜下腺腫瘤等頭頸部腫瘤的臨床診治。擅長頸部小切口及經腋窩、經口等頸部無疤痕甲狀腺癌根治手術及甲狀腺相關疾病的微創化治療。

目前甲狀腺癌的發病現狀是怎樣的呢?
甲狀腺癌是內分泌系統及頭頸部最常見的惡性腫瘤。過去的十年里,隨著人們體檢意識的增強及超聲技術的飛速發展,我國甲狀腺癌發病率呈持續上升趨勢。據赫捷院士團隊2015年發布的中國癌癥流行病學數據顯示,我國2003年-2011年甲狀腺癌發病率每年增加20.1%,是我國增長速度最快的惡性腫瘤之一,我國城市地區女性甲狀腺癌發病率位居女性所有惡性腫瘤的第4位。
結節的診斷都有哪些方法?
甲狀腺結節可由患者自行察覺,也可在常規體格檢查或影像學檢查(例如頸動脈超聲、頸部/胸部CT或PET)中由醫生發現。其臨床意義主要是需要排除甲狀腺癌,甲狀腺結節中有4%-6.5%為甲狀腺癌。
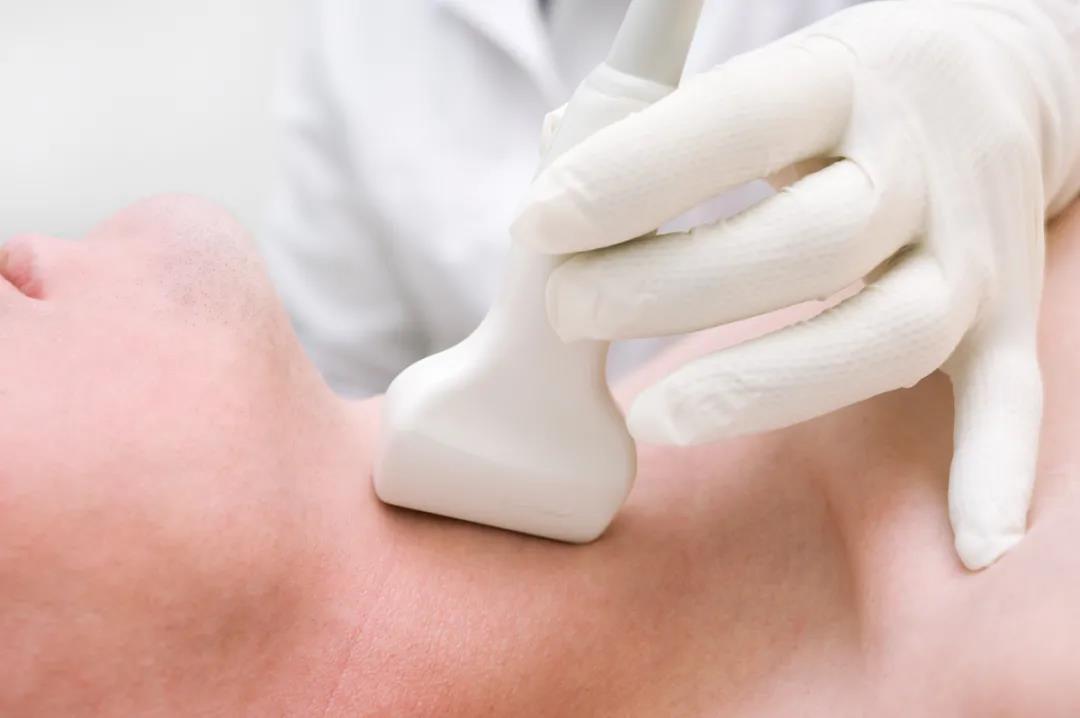
診斷甲狀腺結節的方法有很多,包括病史與體格檢查、血清TSH測定、超聲檢查等,其中超聲檢查是甲狀腺最常用且首選的影像學檢查方法,推薦所有臨床觸診或機會性篩查等方式發現甲狀腺結節的患者均進行高分辨率頸部超聲檢查。進一步檢查可選擇甲狀腺結節細針穿刺(FNA)活檢。
甲狀腺癌的分類都有哪些呢?
不同分類有什么區別?
根據腫瘤起源及分化差異,甲狀腺癌又分為:甲狀腺乳頭狀癌、甲狀腺濾泡癌、甲狀腺髓樣癌以及甲狀腺未分化癌。其中甲狀腺乳頭狀癌最為常見,約占全部甲狀腺癌的85%~90%,而甲狀腺乳頭狀癌和甲狀腺濾泡癌合稱分化型甲狀腺癌。
不同病理類型的甲狀腺癌,在其發病機制、生物學行為、組織學形態、臨床表現、治療方法以及預后等方面均有明顯不同。甲狀腺乳頭狀癌生物行為溫和,預后較好。而甲狀腺未分化癌的惡性程度極高,中位生存時間僅7~10個月。甲狀腺髓樣癌的預后居于兩者之間。
基因檢測在甲狀腺癌診療中有什么作用?
基因檢測對于從甲狀腺癌的生物學角度,特別是從腫瘤的基因層面認識甲狀腺癌的發病機制,甄別低風險甲狀腺癌和高風險甲狀腺癌,以便明確診斷和科學地分類個體化管理有重要的作用。
首先,基因檢測對于甲狀腺結節良惡性診斷有重要的意義。不同的甲狀腺類型的發病機制可能不同,如果一個病人經過FNA不能確定良惡性,可對穿刺標本進行某些甲狀腺癌的分子標記物檢測,將有助于提高確診率;像BRAF基因在甲狀腺乳頭狀癌突變率可達80%,但是BRAF在甲狀腺濾泡癌中較少突變,在良性結節罕見突變,因此,FNA細胞標本伴BRAF突變可以高度懷疑惡性結節;另外RET/PTC基因重排也是甲狀腺癌診斷特異性非常高的標志物。

迪安診斷NGS中心
其次,基因檢測對于甲狀腺癌的侵襲性及復發風險評估有重要作用。比如TERT啟動子突變在甲狀腺癌診斷、失分化與轉移等方面起重要作用,特別是與BRAF突變共存時,甲狀腺乳頭狀癌侵襲性及復發風險顯著增加,如果存在BRAF/RAS合并TERT、PIK3CA、TP53等變異時,不推薦積極觀察,而且可以結合患者其它臨床特征評估是否需要擴大手術范圍,制定個體化手術方案。
第三,基因檢測還可以評估甲狀腺乳頭狀癌對放射性碘的敏感性,指導治療的選擇;隨著靶向治療藥物的發展,靶向治療已成為放射性碘抵抗或手術不能切除的甲狀腺癌患者的重要治療方式,除了多靶點激酶抑制劑藥物試驗的開展,針對特定基因(如BRAF、RET、NTRK)的靶向治療也是近年來的研究熱點,已有相關藥物在國內外上市。
第四,特定基因變異與部分遺傳性甲狀腺癌存在明顯相關性,推薦伴有遺傳背景的甲狀腺癌患者及其家屬進行基因檢測。





